BỆNH THẬN ĐA NANG
Đỗ Gia Tuyển
MỤC TIÊU
- Trình bày được triệu chứng lâm sàng và cận lâm sàng của bệnh thận đa nang.
- Trình bày được chẩn đoán phân biệt bệnh thận đa nang.
- Trình bày được điều trị nội khoa triệu chứng và biến chứng bệnh thận đa nang.
1. ĐẠI CƯƠNG
Bệnh thận đa nang được mô tả lần đầu tiên cách đây hơn 300 năm. Các nghiên cứu dịch tễ học dựa vào dân số với việc khám nghiệm tử thi đã ước tính rằng căn bệnh này ảnh hưởng đến 1 trong 400 – 1000 trẻ sống sau sinh, tương đương 12,5 triệu người trên toàn thế giới. Các nghiên cứu khác dựa trên dữ liệu lâm sàng cho thấy tỷ lệ lưu hành thấp hơn, từ 1/543 đến 1/4000. Bệnh thận đa nang ảnh hưởng đến cả hai giới như nhau và xảy ra ở tất cả các chủng tộc. Bệnh chiếm 5% đến 10% các trường hợp bệnh thận giai đoạn cuối (ESRD), trở thành nguyên nhân đứng hàng thứ 4 trên toàn cầu về suy thận. Tại Hoa Kỳ, tỷ lệ mắc suy thận giai đoạn cuối do thận đa nang ở nam giới cao hơn so với nữ giới (tương ứng là 8,2 so với 6,8 trên một triệu dân). Trong những năm gần đây, một số nghiên cứu đã báo cáo về sự khởi phát muộn hơn của bệnh thận giai đoạn cuối ở những bệnh nhân bị thận đa nang; điều này có thể là do giảm tỷ lệ tử vong vì bệnh lý tim mạch của bệnh nhân lớn tuổi trước khi tiến tới suy thận giai đoạn cuối hoặc tăng khả năng tiếp cận của bệnh nhân lớn tuổi với các liệu pháp thay thế thận suy.
2. CƠ CHẾ BỆNH SINH
– Bệnh thận đa nang (TDN) là bệnh di truyền trên nhiễm sắc thể thường. Có thể có nhiều gen gây bệnh thận đa nang, nhưng các nghiên cứu xác định rõ ràng nhất là vai trò của PKDI (protein, polycystine-1) và PKD2. Các gen này nằm trên nhánh ngắn của nhiễm sắc thể số 16 và nhiễm sắc thể số 4. Bệnh TDN là hậu quả của sự rối loạn về cấu trúc thận dẫn đến phần lớn nhu mô thận biến thành nhiều nang có chứa dịch, kích thước các nang to nhỏ không đều, giai đoạn đầu hai thận to lên nhưng vẫn giữ được hình dáng của thận. Đến giai đoạn phát triển hoàn toàn thì một thận có thể nặng từ 1500 gram đến 5000 gram, hai thận có thể to không đều nhau và thận có thể biến đổi hình dạng theo sự phát triển của các nang. Thận đa nang khi quan sát đại thể và các mặt cho thấy có vô số nang hình cầu kích cỡ từ rất nhỏ tới những nang có đường kính > 5 cm. Ở phân vỏ thận và tủy thận, sự phát triển của các nang thận dần dần làm mất chức năng của các nhu mô thận. Ảnh hưởng đến quá trình tuần hoàn của các tiểu động mạch dẫn đến tăng tiết renin, tăng huyết áp, thúc đẩy quá trình xơ cứng tiểu động mạch và gây suy giảm chức năng thận. Trong bệnh thận đa nang, các nang thận có thể xuất phát từ bất cứ vị trí nào của các nephron và ống góp, nhưng chỉ ở một số nephron, do vậy còn những phần bình thường. Những nephron còn lại sẽ thực hiện được chức năng và trong giai đoạn đầu giữ cho chức năng thận bình thường.
– Ảnh hưởng trầm trọng nhất trong bệnh thận đa nang là ảnh hưởng đến chức năng thận do sự ảnh hưởng trực tiếp của sự hình thành và phát triển của các nang thận. Mỗi nang được hình thành do sự phát triển từ tế bào biểu mô chưa biệt hóa, sự tăng sinh của các tế bào hình thành nên thành của nang. Khi nang đã phát triển tới khoảng 2 mm, sẽ tách rời khỏi đoạn ống thận sinh ra. Sự bài tiết dịch của tế bào biểu mô gây tích tụ dịch trong nang. Quá trình này được thúc đẩy bởi sự bài tiết tích cực clo mà năng lượng được cung cấp từ bơm Natri (Na⁺-K⁺-ATPase). Hậu quả của sự tăng sinh tế bào biểu mô và sự tích tụ dịch trong lòng nang có thể dẫn đến tích tụ các tế bào biểu mô thoái hóa, các chất trung gian, các cytokine, renin và nhiều enzyme khác. Sự chèn ép trực tiếp của các nang vào phần nhu mô lành, đồng thời gây xoắn vặn trên cấu trúc thận, gây ảnh hưởng đến chức năng thận. Thêm vào đó, sự tắc nghẽn của các ống thận cũng góp phần khiến nang phát triển to lên mà hậu quả cuối cùng là suy giảm chức năng thận.
3. GIẢI PHẪU BỆNH HỌC
– Bệnh thận đa nang được đặc trưng bởi các u nang dần dần hình thành và phát triển về số lượng và kích thước.
– Ở giai đoạn sớm, thận chứa một ít nang chứa đầy chất lỏng và phần lớn nhu mô thận còn hoạt động bình thường. Các nang bắt nguồn từ biểu mô chỉ có 1-5% nephron và được bao bọc bởi một lớp tế bào hình ống tăng sinh nhanh hơn và ít biệt hóa hơn bình thường. Các nang phát sinh chủ yếu từ những nephron xa và hệ thống ống góp; tách ra khi lớn dần lên. Biểu mô nang tiết ra một lượng lớn chemokine và cytokine, có khả năng gây ra phản ứng viêm bao quanh các nang. Tiếp theo sau đó, kích thước thận lớn dần, kéo theo sự tái tạo mạch máu và xơ hóa mô kẽ (Hình 3.6). Các u biểu mô lành tính được ghi nhận ở 25% thận của bệnh nhân có thận đa nang.
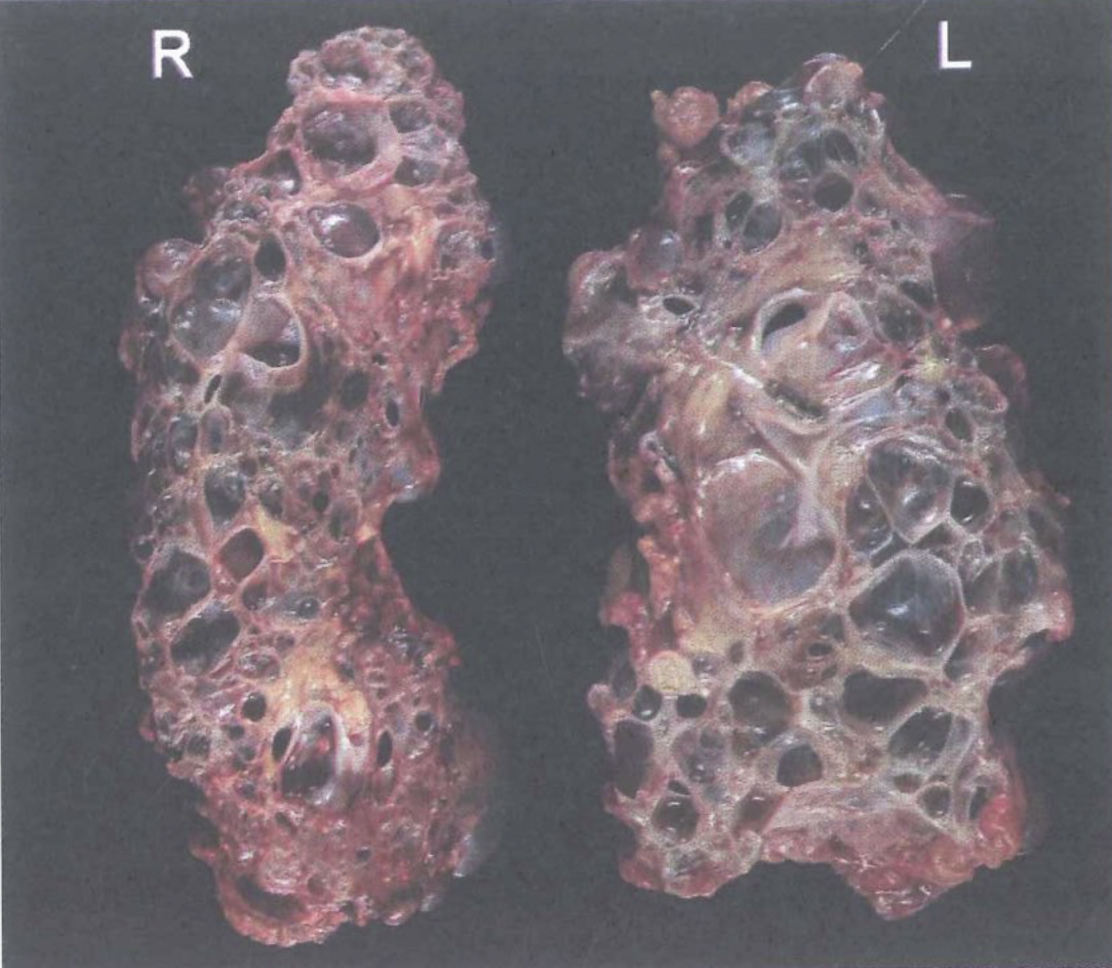
Hình 3.6: Thận đa nang Phải (R; 1,830 g) và Trái (L; 1,040 g) mô thận đa nang (đã cắt) của nữ bệnh nhân 51 tuổi mắc bệnh thận đa nang di truyền trội sau ghép thận 4 tháng.
4. CHẨN ĐOÁN
4.1. Chẩn đoán xác định
4.1.1. Lâm sàng
– Triệu chứng căn bản nhất của bệnh thận đa nang là suy giảm chức năng thận. Tuy nhiên, các triệu chứng xuất hiện trước khi suy thận cũng rất đa dạng và thay đổi trên từng bệnh nhân cụ thể.
– Giảm khả năng cô đặc và giảm khả năng đào thải ion ammonia xảy ra sớm do hậu quả của sự thay đổi cấu trúc thận vì ảnh hưởng của các nang. Tuy nhiên, việc giảm khả năng cô đặc có thể ít gây biểu hiện lâm sàng, nhưng việc giảm đào thải ion ammonia có thể tạo cơ hội thuận lợi cho hình thành sỏi acid uric và sỏi oxalate canxi do độ pH nước tiểu giảm và thiếu acid citric niệu.
– Giảm tưới máu thận ngay khi chỉ số huyết áp trong giới hạn bình thường.
– Tăng huyết áp (THA) do hậu quả của tăng sức cản ngoại vi. Nồng độ rennin huyết thanh có thể bình thường hoặc tăng. Thể tích dịch ngoại bào, khối lượng huyết tương và cung lượng tim có thể tăng hoặc bình thường.
– THA kéo dài có thể có những ảnh hưởng nặng như phì đại thất trái, suy tim là một trong những yếu tố nguy cơ gây tử vong.
– Đau hông lưng: có thể gặp những cơn đau cấp tính và mạn tính.
+ Đau cấp tính: Nguyên nhân thường do chảy máu trong nang, sỏi thận tiết niệu, nhiễm trùng nang và hiếm gặp là ung thư hóa.
+ Đau mạn tính: Nguyên nhân có thể do bao thận bị căng giãn và do sự chèn ép của nang thận vào các mạch máu.
– Đôi khi thận to quá có thể chèn ép vào tĩnh mạch chủ dưới, chủ yếu do thận phải quá to và có cả các triệu chứng về tiêu hóa.
– Chảy máu trong nang: có thể kèm theo đái máu đại thể hoặc không.
– Sỏi thận tiết niệu.
– Nhiễm trùng đường niệu: Bệnh nhân có thể có viêm bàng quang, viêm thận bể thận, nhiễm trùng nang hoặc áp-xe quanh thận.
– Vi khuẩn hay gặp là E. coli, Klebsiella và các trực khuẩn đường ruột.
– Ung thư hóa: hiếm gặp nhưng khi gặp thì hay xảy ra ở cả hai thận với nhiều khối u rải rác. Chụp cộng hưởng từ là một xét nghiệm rất cần cho chẩn đoán.
– Suy thận mạn: thường bệnh nhân có biểu hiện suy thận sau tuổi 30 và khoảng 50% số bệnh nhân tiến triển đến giai đoạn cuối ở sau tuổi 57.
4.1.2. Cận lâm sàng
4.1.2.1. Hình ảnh học
– Chẩn đoán bệnh thận đa nang chủ yếu dựa vào hình ảnh học, mặc dù một số trường hợp được chẩn đoán bằng xét nghiệm di truyền. Phát hiện hình ảnh điển hình từ bệnh nhân mắc thận đa nang cho thấy thận lớn có nhiều u nang ở hai bên. Các yếu tố quan trọng trong chẩn đoán bệnh bao gồm tiền sử gia đình, tuổi của bệnh nhân và số lượng u nang thận.
– Do tính sẵn có, an toàn và chi phí thấp, siêu âm là phương thức chẩn đoán hình ảnh được lựa chọn để chẩn đoán sớm trước khi có triệu chứng lâm sàng. Chẩn đoán bệnh trên siêu âm cần căn cứ vào độ tuổi, cần thiết cho cả chẩn đoán và loại trừ bệnh, đã được thiết lập cho bệnh nhân có tiền sử gia đình mắc bệnh. Cụ thể, sự hiện diện của tổng số ba hoặc nhiều nang thận đối với những người có nguy cơ từ 15 – 39 tuổi và hai hoặc nhiều nang ở mỗi thận đối với những người có nguy cơ từ 40 – 59 tuổi là đủ để chẩn đoán thận đa nang.
– Nếu kết quả siêu âm không rõ ràng, hình ảnh cộng hưởng từ (MRI) hoặc chụp cắt lớp vi tính (CT scanner) có thể làm rõ chẩn đoán. Việc loại trừ bệnh ở những người có nguy cơ cũng phụ thuộc vào tuổi của họ, từ đó quyết định phương thức chẩn đoán hình ảnh. Đối với những người trên 40 tuổi, không có nang thận trên siêu âm có thể loại trừ thận đa nang; trong khi ở những người trẻ tuổi (< 40 tuổi), MRI vượt trội hơn siêu âm khi loại trừ thận đa nang. Chụp cắt lớp vi tính độ phân giải cao có khả năng cung cấp thông tin tương tự, nhưng điều này chưa được xác định trong các nghiên cứu chính thức.
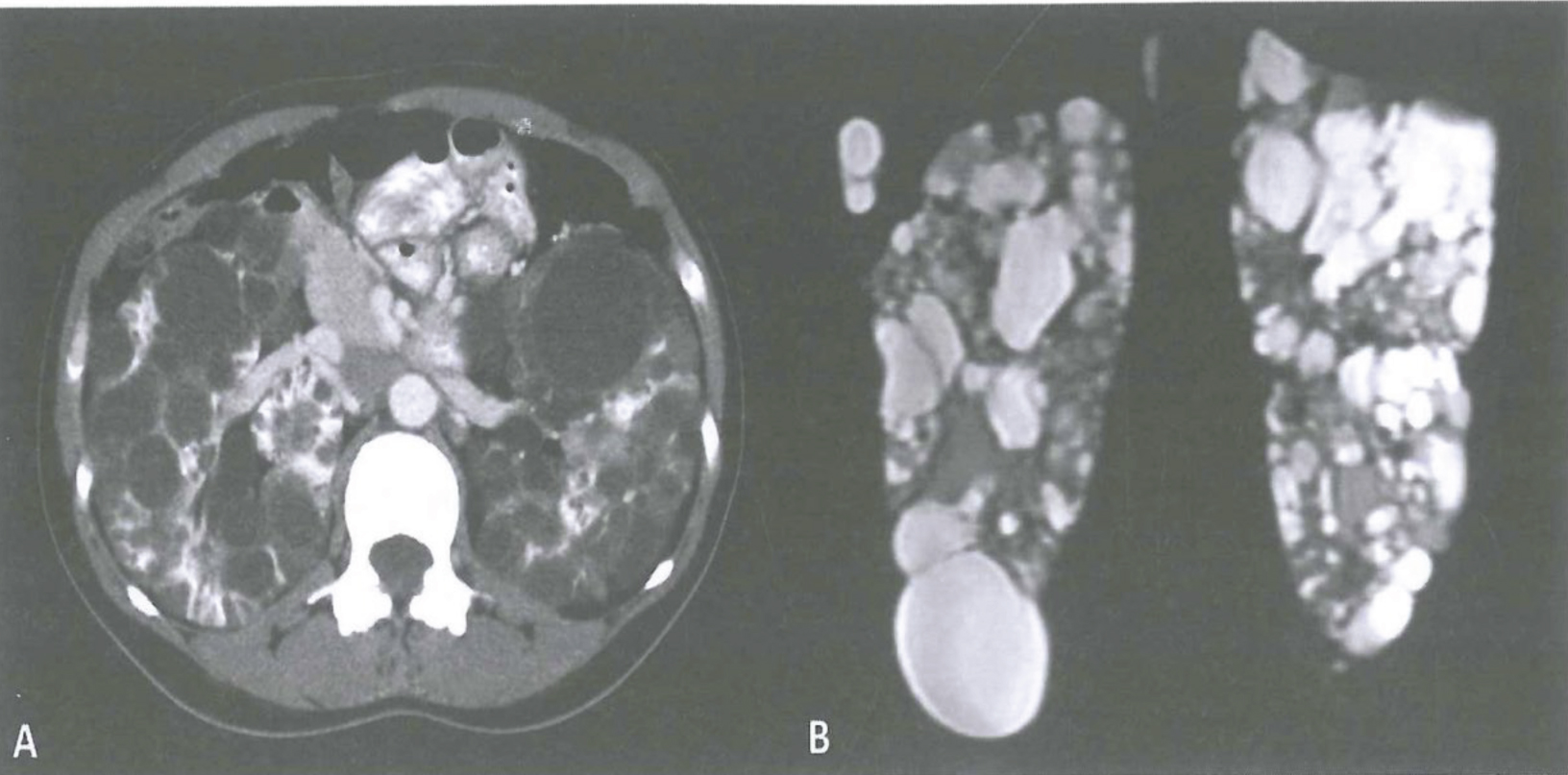
Hình 3.7:
A) Chụp cắt lớp vi tính tăng cường độ tương phản mặt phẳng axial (CT) và
B) Chụp hình cộng hưởng từ xung T2 (MRI) ở một phụ nữ 39 tuổi bị bệnh thận đa nang. Thuốc cản quang là cần thiết để phân biệt các mô nang với nhu mô được bảo tồn và phát hiện các u nang nhỏ bằng CT, nhưng không cần thiết khi sử dụng MRI.
4.1.2.2. Xét nghiệm di truyền học
Xét nghiệm di truyền không phải lúc nào cũng cần thiết để chẩn đoán, nhưng có thể hữu ích:
– Khi kết quả chẩn đoán hình ảnh không điển hình và/hoặc khi cần một chẩn đoán chắc chắn, ví dụ như trong việc xác định người hiến thận hoặc trong trường hợp không điển hình (ví dụ, mắc bệnh thận đa nang từ sớm và nặng, suy thận mà kích thước thận không quá lớn, bệnh tiến triển khác biệt với các thành viên khác trong gia đình, sự bất cân xứng rõ rệt về mức độ nghiêm trọng của bệnh giữa hai thận hoặc bệnh thận đa nang rất nhẹ).
– Thận đa nang không có tiền sử gia đình hoặc thận đa nang là triệu chứng trong một số hội chứng.
– Trong tư vấn sinh sản, khi các phương pháp điều trị bệnh hiệu quả trở nên có sẵn, xét nghiệm di truyền sẽ có lợi khi kiểm tra các bệnh nhân trẻ để xác nhận chẩn đoán trước khi bắt đầu điều trị.
5. CHẨN ĐOÁN PHÂN BIỆT
5.1. Bệnh thận có nang mắc phải xuất hiện ở bệnh nhân lọc máu chu kỳ
Trong quá trình lọc máu chu kỳ, một số bệnh nhân xuất hiện nang thận mà trước đó không có tiền sử bệnh thận đa nang. Hiện nay, cơ chế chưa được chứng minh rõ ràng nhưng có thể xuất hiện ở khoảng 1/3 số bệnh nhân lọc máu chu kỳ khoảng trên 3 năm.
5.2. Nang đơn ở thận
Thường có một hoặc nhiều nang thận xuất hiện ở vùng nhu mô thận. Bệnh nhân thường không có triệu chứng và tiến triển lành tính.
5.3. Xơ nang tủy thận
Nang phát triển ở vùng tủy thận, thường ít khi làm cho thận to lên mà làm cho thận xơ, dẫn đến suy giảm chức năng thận.
5.4. Thận bọt biên
Có thể xuất hiện nhiều nang nhỏ ở một hoặc cả hai thận. Nang chứa dịch có chứa nhiều lắng đọng calci và tạo sỏi.
6. ĐIỀU TRỊ
6.1. Điều trị THA
– Việc phát hiện sớm và điều trị kịp thời THA là rất quan trọng để bảo vệ nhu mô thận và bảo tồn chức năng thận.
– Lựa chọn thuốc hạ áp: Ưu tiên sử dụng thuốc ức chế men chuyển và ức chế thụ thể khi chức năng thận còn tốt. Việc sử dụng ức chế men chuyển nên cân nhắc khi có suy thận vì có thể thúc đẩy tình trạng suy thận và kali máu tăng. Thuốc chẹn kênh calci nên sử dụng vì ngoài tác dụng hạ áp còn làm tăng lưu lượng máu đến thận, vì trong bệnh thận đa nang, sự tưới máu thận giảm. Các thuốc lợi tiểu và thuốc ức chế beta giao cảm không nên sử dụng do làm giảm tưới máu thận và góp phần làm tăng acid uric và lipid máu.
6.2. Điều trị đau
– Chẩn đoán loại trừ các nguyên nhân gây đau có thể đòi hỏi điều trị can thiệp như nhiễm trùng, sỏi, vỡ nang, u thận.
– Sau khi đã chẩn đoán loại trừ, việc điều trị chống đau bằng thuốc có thể dùng, tuy nhiên tránh lạm dụng các thuốc giảm đau và non-steroid kéo dài vì sẽ ảnh hưởng đến chức năng thận.
– Thuốc an thần nhóm tricyclic cho thấy có hiệu quả tốt trong các hội chứng đau mạn tính và thuốc thường được dung nạp tốt. Cơ chế làm giảm đau là do giảm tiết serotonin có tác dụng độc lập với chỉ định của thuốc an thần.
6.3. Chọc hút nang thận
– Khi điều trị bảo tồn thất bại, có thể điều trị can thiệp bằng việc chọc hút các nang lớn để giải phóng sự chèn ép. Chọc dò được tiến hành dưới siêu âm hoặc màn huỳnh quang. Để tránh dịch tái phát trong nang, có thể sử dụng ethanol 95% gây xơ hóa thành nang.
– Kết quả tốt đạt ở > 90% bệnh nhân được chọc hút. Thường có thể gặp các biến chứng nhẹ như đái máu, đau vùng chỗ chọc, sốt nhẹ. Các biến chứng nặng như tràn khí màng phổi, tụ máu quanh bao thận, lỗ rò động – tĩnh mạch trong thận hoặc nhiễm trùng hiếm gặp nhưng cũng có thể xảy ra. Tỷ lệ biến chứng sẽ cao hơn ở những trường hợp nang ở gần trung tâm thận hoặc chọc nhiều nang cùng lúc.
6.5. Điều trị chảy máu trong nang
– Hầu hết các trường hợp chảy máu trong nang thường tự cầm và đáp ứng tốt với điều trị bảo tồn bao gồm: nằm nghỉ tại giường, uống đủ nước để hạn chế hình thành cục máu đông.
– Trường hợp chảy máu nặng, ảnh hưởng đến huyết động, cần tiến hành truyền máu và khi chảy máu quá nặng thì việc nút mạch khu trú có thể mang lại hiệu quả tốt.
– Phẫu thuật điều trị ít xảy ra trừ khi có biến chứng không đáp ứng điều trị bảo tồn.
6.6. Điều trị sỏi thận, tiết niệu
– Điều trị nội khoa của sỏi thận tiết niệu trong bệnh thận đa nang nên bắt đầu từ sớm. Vì trong bệnh thận đa nang thường có giảm cô đặc nên khuyên bệnh nhân uống đủ nước trong ngày để giảm nguy cơ hình thành sỏi thận.
– Khi cần thiết, điều trị can thiệp có thể tiến hành tán sỏi ngoài cơ thể hoặc tán sỏi qua bề thận, có tỷ lệ thành công đến 80% và ít có biến chứng nặng.
6.7. Điều trị nhiễm trùng
– Những trường hợp viêm bàng quang cần điều trị sớm để ngăn ngừa viêm ngược dòng lên thận.
– Viêm thận bể thận cần dùng kháng sinh đủ mạnh và chọn lọc cho đường niệu.
– Nhiễm trùng nang: điều trị trong đôi khó khăn.
– Chọn kháng sinh thâm nhập được qua thành nang như trimethoprim-sulfamethoxazol, fluoroquinolon. Có thể sử dụng các kháng sinh phổ rộng thuộc nhóm cephalosporin và carbapenem. Nếu sốt kéo dài quá 2 tuần mặc dù được điều trị tích cực, thì có thể xem xét chỉ định chọc hút nang nhiễm trùng qua da hoặc dẫn lưu nang qua da. Nếu sốt tái phát ngay sau khi dừng kháng sinh thì cần tìm thêm các dấu hiệu tắc nghẽn do sỏi hay có abces quanh thận. Nếu loại trừ các nguyên nhân này thì phải dùng kháng sinh kéo dài, nhưng không nên quá 12 tuần, mới có thể giải quyết xong việc nhiễm trùng nang.
– Điều trị suy thận: Trong giai đoạn điều trị bảo tồn nhằm mục đích làm chậm sự tiến triển của bệnh nên khống chế tốt huyết áp < 130/80 mmHg, điều chỉnh mỡ máu nếu có rối loạn, kiểm soát toan máu, phòng tăng phospho máu, chế độ ăn theo các mức độ suy thận.
– Điều trị thận thay thế khi bệnh thận đa nang tiến triển đến bệnh thận giai đoạn cuối.
CÁC CHUYÊN MỤC KHÁC
Viêm phổi là gì và làm thế nào để ngăn ngừa nó?
Viêm phổi là một bệnh nhiễm trùng đường hô hấp dưới, gây viêm ở phổi và có thể gây nguy hiểm nếu không được điều [...]
Tiểu đường tuýp 2 là gì và làm thế nào để quản lý nó hiệu quả?
Tiểu đường tuýp 2 là tình trạng cơ thể không thể sử dụng hiệu quả insulin, gây ra sự tăng đột ngột của đường trong [...]
Làm thế nào để nhận biết và điều trị bệnh tăng huyết áp?
Tăng huyết áp (huyết áp cao) là một tình trạng phổ biến nhưng thường không có triệu chứng rõ ràng, có thể dẫn đến các [...]
Bệnh viêm khớp dạng thấp là gì và làm thế nào để quản lý triệu chứng?
Bệnh viêm khớp dạng thấp (RA) là một bệnh tự miễn dịch, dẫn đến viêm mãn tính ở các khớp. Đau, sưng và cứng khớp, [...]
Triệu chứng của bệnh hen suyễn là gì và làm thế nào để kiểm soát bệnh?
Bệnh Hen suyễn là một bệnh lý mãn tính ảnh hưởng đến đường hô hấp, gây ra khó thở và các triệu chứng khác.
Cách nào để phát hiện sớm bệnh ung thư?
Phát hiện sớm bệnh ung thư có thể giúp tăng cơ hội điều trị hiệu quả và sống sót, cần Các xét nghiệm định kỳ [...]
Hội chứng ruột kích thích (IBS) là gì và làm thế nào để quản lý nó?
Hội chứng ruột kích thích (IBS) là một rối loạn tiêu hóa mãn tính, ảnh hưởng đến chức năng ruột mà không có tổn thương [...]
Làm thế nào để xử lý khi bị ngộ độc thực phẩm?
Ngộ độc thực phẩm là tình trạng xảy ra khi tiêu thụ thực phẩm bị nhiễm khuẩn, virus hoặc hóa chất độc hại.
Có cần tiêm phòng cúm hàng năm không?
Tiêm phòng cúm hàng năm là một trong những biện pháp phòng ngừa hiệu quả nhất để bảo vệ sức khỏe.
Triệu chứng của bệnh trào ngược dạ dày thực quản là gì?
Bệnh trào ngược dạ dày thực quản (GERD) là tình trạng acid dạ dày trào ngược lên thực quản, gây ra nhiều triệu chứng khó [...]
Làm thế nào để phòng ngừa bệnh tim mạch?
Bệnh tim mạch có thể được phòng ngừa thông qua các biện pháp sau: Chế độ ăn uống lành mạnh, Tập thể dục thường xuyên
Bệnh tiểu đường là gì và có những loại nào?
Bệnh tiểu đường (Đái tháo đường) là một bệnh lý chuyển hóa mạn tính, đặc trưng bởi mức đường huyết cao. Bệnh xảy ra khi [...]
Nhiễm Độc Thai Nghén
Các triệu chứng này thường giảm hoặc biến mất sau khi sinh và được gọi là tình trạng nhiễm độc do thai nghén
Thai chết lưu trong tử cung
Trong nhiều trường hợp, nguyên nhân gây ra tình trạng này khó xác định. Thai chết lưu gây ra hai nguy cơ lớn cho người [...]
Vỡ Tử Cung
Vỡ tử cung là một tai biến sản khoa, rất nguy hiểm cho thai và cho mẹ, nếu không phát hiện và xử trí kịp [...]
SUY THAI CẤP TÍNH TRONG CHUYỂN DẠ
Suy thai cấp tính là một tình trạng đe dọa sinh mạng thai, sức khỏe thai và tương lai phát triển tinh thần, vận động [...]